2019/09/16(No.301)
「新生児医療のチャレンジ」
野口 明彦
 |
アメリカの大学病院に45年間勤務する間に医学も医療も大きく進歩した。ヒトゲノムDNAの全塩基配列が解明され、その知識で診断、治療が向上されると45年前に 誰が想像しただろうか。
私が渡米したのは医学部を卒業して2年後の1973年、世界最高レベルの医学、医療と思われた米国の医療教育機関で少しの期間でも学ぼうという目的だった。確かに当初そのレベルの高さに驚き、焦りを感じたものだ。渡米3年目に重症新生児、未熟児を目指すことになったのは当時、小児科の中でも新しい分野で注目され関心を持っていたからだ。
J. F. ケネデイ家では大統領就任前1956年に生まれた子供が未熟児特有の呼吸困難で生後2日後に死亡するという不幸があり、ケネディ大統領就任後、未熟児治療への関心を高め関連する医学、医療が急速に進んだと言われている。1970年代日本でも新生児に関する医療は産科と小児科の両方から進歩を遂げていったが、当時新しい知識、医療方法は米国から学ぶ事が多く、私も一時帰国の際には最先端の知識、医療を日本の先輩の医師達にお話しする事ができた。
生存の可能性があり出生時蘇生を試みられる最も小さい未熟児の体重と週数を生存ラインとすると、1975年以前は出生体重1000グラム28週位であったが、以降数値は少しずつ着実に下がっていった。米国ではその後30余年かけて体重500グラム24週の生存ラインに到達し、今ではその50%以上の未熟児が生存するまでに至った。正常には赤ちゃんは本来40週近くで生まれるはずだが、世界中おしなべて37週以前に生まれてしまう割合は10人に1人以上となっている。この未熟児出産を防ぐ主な方法は未だない。
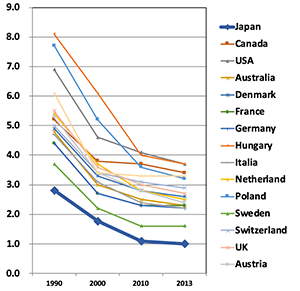
驚くべきは1980年以降の日本の新生児医療の目覚ましい進歩である。新生児全体の死亡率は先進国の中で今や世界最低レベル(図1)であり、2013年には欧米よりも低い日本の25週以下の未熟児死亡率が発表された。
| 図1 先進国での新生児死亡率の低下 (1000人出生あたり4週間以内の死亡率 東京女子医科大学母子医療総合センター楠田聡名誉教授提供) |
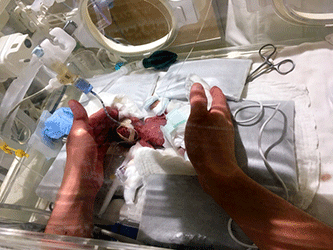
初めは半信半疑であった欧米の新生児医たちも相次ぐ日本からの報告に注目せざるを得なくなった。2019年の今年、極小の超未熟児3例が新聞で報告された。日本からは2例・米国から1例でいずれも23−24週で生まれ、出生児体重は268(図2)、258、245グラム。大人の片手に2人乗せられる小ささだ。注目すべきはいずれの未熟児もNICU(新生児集中治療室)から退院した時、全ての検査で「正常」だったことだ。より早く、より小さく生まれるほどハンデイキャップのリスクも高くなる中でこれは驚くべきことだ。日本の新生児医療の躍進は、日本人の勤勉さ治療のキメの細かさに加え、産科(周産期医)と小児科の医師や看護師達の協力体制、優れたリーダー達の下で組織された全国ネットワークを通じてのデータ収集・解析によって常に良い医療を追い求めてきたことが大きいと私は思う。
| 図2 268g 極小未熟児男児生後5日目 保育器内、看護師さんの両手の間で治療を受けて横たわる男児 (2019年2月26日 朝日新聞電子版より) |
小児科医療の焦点は発達と成長にあり特に脳の発達は中核であるから、世界でも未熟児で生まれた子供達が将来どのように成長するかは最大の関心事である。赤ちゃん達の予後を如何により向上させるか。先進国の最先端医療現場では、MRI他いろいろな内臓を映し出す最新技術と高性能の脳波、電気生理学的な方法によって未熟児卒業生の脳の発達を細胞レベルで調べる技術も活用されてきている。どんな治療法やNICUの環境が脳の発達に良い影響を及ぼすかを理解できる時も遠い将来ではないかもしれない。更に遺伝子解析、組み替え/編集による先天性異常症の予防、個々に合った最善治療の選択、「人工胎盤装置」による胎児の子宮外維持、AIの活用による医療の安全性の向上と合理化等はそれらの治療に伴う倫理的な問題の議論もされながら考えが進められている。
さて、先進国の最先端医療からグローバルレベルでの現状に目を向けてみると世界では生後4週間以内の赤ちゃんが約5秒に1人の割で死亡し、その数は1年間で約500万人以上という現実がある。この90%以上はアフリカのサハラ砂漠以南、いわゆるサブサハラ地域で起こっている。この地域では生まれた赤ちゃん1000人当たり100人以上が5才以下で死亡し、その割合は世界最低レベルにある日本の1000人当たり3人という数字と比べると如何に厳しい状況かが理解できる。
多くの死因は感染症、特に肺炎、腸炎、正常体重新生児の出生時酸素欠乏などで、適切な予防と比較的簡単な治療で先進国では救える子供達だ。サブサハラ地域では低体重未熟児の生存はほとんど難しい現状だ。こうした地球上の医療の格差はあらゆる年齢層で見られるが、格差の是正は国の政情不安、国内の不備な保健施設、貧富の格差など大きな問題の解決に関連しているのは周知の事である。国連、WHO(世界保健機関)などの国際組織や各種NPO団体が地域の医療組織と連携してこの分野においても活動している。我々新生児医にとっても最先端医療を現在の途上国にも普及させることはこれからの大きな目標である。
現役を引退して1年半ほど前にDFに入会させて頂いた。どのグループも極めて高いエネルギーと時間を注いでそれぞれのミッションに向けて活動しておられるのを見学するのは大きな刺激だった。私は何が出来るか模索していたところ、折しも授業支援の会からお誘いがありこの活動に参加出来ることとなった。豊かな経験を持つDFメンバーの支援活動は、若い中高校生が異なる世界に目を向ける一つのきっかけになり得ると信じているが、私の経験が少しでもお役に立てたらと願っている。![]()
のぐち あきひこ ディレクトフォース会員(1227)
元慶應義塾大学医学部小児科 米国セントルイス大学小児科勤務