- メンバーズ・エッセー
- 「目 次」
2017/9/16(No253)
「膵嚢胞と知らされて」
佐々木正延
 |
2017年4月27日 CT検査。
同年5月16日 MRI検査。
診断結果:膵頭部の多房性嚢胞病変あり。混合型IPMNを疑います。
多くの嚢胞性腫瘤があり、主膵管、分枝膵管の拡張がある。
何のことかお分かりにならない方が多いと思うが、突然の膵臓疾患を知らされた瞬間である。冬の間毎晩のように3回はトイレに行くので、CTで前立腺肥大を疑い調べてもらった結果がこれであった。前立腺は問題なし。MRIはCTの膵臓部分の結果を再確認したものである。
膵臓の病気になったのか、なんでまた。いやな病気だな。というのが正直な感想だった。
以下、膵嚢胞と診断されて、現在どうしているかをお知らせしたい。
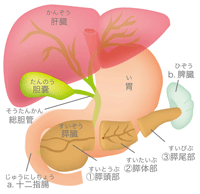
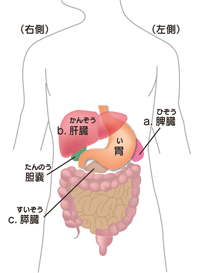
まず基本的なことから膵臓について。
- 膵臓は胃の後ろ、背中側にある。長さ15cmほどの横長な臓器。
- 膵臓の中心には、十二指腸まで膵管が通っている。
- 膵管には、膵液という消化液が通っていて、肝臓で作られた胆汁と膵液は、十二指腸につながる手前で合流し、消化酵素として活性化される。膵液には脂肪、タンパク質、炭化水素を分解する酵素が含まれていて、十二指腸・小腸で消化・吸収される(外分泌機能)。
- 膵臓は、ホルモンの分泌もし、インスリン(血糖値を下げる)、グルカゴン(血糖値を上げる)などを血液中に放出し血糖値を調節する(内分泌機能)。
膵臓の(ガン以外の)3つの主な病気
- 急性膵炎:膵液は十二指腸へ放出されて活性化されるが、何らかの理由で膵臓内で活性化されてしまい、膵臓の組織を溶かしてしまう(自己消化)。原因は胆石とアルコールによることが多い。
- 慢性膵炎:軽い炎症が膵臓のいたるところに起こって長期に繰り返すうちに、組織が線維のように固くなる病気。膵臓の機能は低下し、消化吸収障害などを招く。黄疸が出ることもある。
- 膵嚢胞:嚢胞とは血液や浸出液などの液体部分が溜まった袋状のもので、肝、腎、膵など身体の様々な部位にできる。基本的には良性のものが多いが、大きく成ったり、数が増えたりすると臓器を圧迫したり、機能が落ちたりするので定期的な経過観察が必要。
腫瘍性膵嚢胞:膵液を十二指腸へ流す膵管の粘膜に、粘液を作る腫瘍細胞が出来、この粘液が膵内に溜って袋状に見えるのが、「腫瘍性膵嚢胞」である。この嚢胞には3種類の嚢胞があるが、圧倒的に多いのが、「膵管内乳頭粘液性腫瘍(IPMN)」である。IPMNは、ガンと同じ膵臓の腫瘍といっても、良性段階(過形成や腺腫)から悪性の段階(ガン)まで様々な段階があり、良性から悪性へ変化していく。
IPMNには、粘液が主に主膵管に溜る主膵管型、分枝内に溜る分枝型、両者の混合型があり、私は混合型に属する。
EUS検査(超音波内視鏡)
6月7日、上部EUS内視鏡検査実施。観察範囲は、胃、膵(EUS)、胆道(EUS)。先端に超音波探触子が付いた内視鏡で、胃や十二指腸内から観察する超音波検査である。
検査結果:膵頭部に主膵管と交通する(通じている)25mm大の多房性嚢胞病変あり、嚢胞近傍の主膵管は6mm大に拡張しているがその近傍に腫瘤などなくなだらかに拡張している。尾側膵管および乳頭近傍の膵管径は4mm程度。内部に明らかな結節なし。嚢胞内には4mm程度の隆起病変があるが粘液と思われた。胆道異常所見なし。
要するに、今のところガン化していない。しかし半年に1回は検査しましょう、という事である。
知人の経験とセカンドオピニオン
イ)高校時代の友人の友人のケース
私と同じIPMNで、膵尾部に嚢胞がありガン化なしの段階で、膵臓の2/3を切除。現在インスリンの注射を毎日で自分でしているが、それ以外毎朝血糖値を測るだけで他に何もなし。彼からは、早めの切除を進められた。またセカンドオピニオンの報告を彼にしたとき言われたことは、自分の横で入院していた人は、たぶん膵臓を全適したと思う。腹を開腹して取り除いていたようだった。自分は、2/3切除だったが5つ穴をあけて2/3の膵臓を取り出した。(難しい手術であるができるよといいたかったのである)手術に強い病院もあるよとも言った。
ロ)セカンドオピニオン
DFの友人からある都内の有名病院の院長先生を通じて、担当医(A)を紹介された。私の横浜の担当医(B)にセカンドオピニオンを話したところ快諾されたが、A先生との面会日をセットされたので、取りあえずこれまでの検査結果報告書を持参して面会した。院長先生の紹介という事もあったのか、40分ほどの時間を頂き質問に丁寧にお答えいただいた。やり取りは以下の通り。
- ガン化する前であるが、早めの手術は出来ないか。
(答え)膵頭部を取ることになり非常に難しい手術になる。頭部だけではなく全部という事になろう。難しい。
それでは嚢胞だけでも取ることはできないか訪ねたが、嚢胞を取ってそのあとを縫合するのが難しい(困難)という事であった。 - 半年に1回の経過観察でいいか。
(答え)ここまでの推移が早いので、最初は3か月目で検査し、結果を見て半年後でいいか、3か月がいいか決めるのがいい。その検査は、MRIでいいでしょう。 - (A先生)後はガン化を待つだけという事になりますが、出来るだけ早く見つけて転移する前に化学療法でガンを殺すという事になります。ガンにならない人もいるし1〜5年後位にガン化するという人もいる。
- 酒は飲んでも構いませんか?
(答え)あまり進めませんが、ワイングラス1杯位のワインならOK。 - B先生とは研修会で会ったことがあります。今後もB先生のやり方でいいでしょう。私のほうからも手紙を書いて報告しておきましょう。
これから何をするか
自分流にまず考えたのは、何もしないでガン化を待つだけなのか。ガン化を遅らせるには何をすればいいかという点。そのためには免疫を鍛えること。その方法には、運動と食事療法がある。
運動は、毎日柔軟体操と腹筋・背筋・腕立て・スクワットを20分ほど続けているので、早歩きを4〜50分、出来るだけ起伏の多い道での実施を決めた。そのあと友人からヨガを進められたが、8月1日から近所にあるスポーツジムに入会。ヨガ、水泳、マシンジムなどを自由にできることになった。また別の友人から、サプリメントを紹介され、少々金額は張るけれど 当人の実績と高い評価を信じて、これも8月1日から始めた。食事療法は、色々な参考書があるのでよく研究するつもりである。
そしてストレスを減らすことだ。主に妻と、DFでの人間関係からくるものも。
DF「セミナー」新しいガン医療――がんの基礎知識と通院可能な治療法
主治医のB先生に免疫療法を自分なりに実施することを伝えたら、「そんなものは意味がない、ガン化したら次の手を打つだけです」と全否定だった。その時は頭にきたが、自分でやるだけと反論はしなかった(できなかった)。そんな時にDF健康・医療研究会の主催で行われた「セミナー」があり参加した(とても全部は理解できなかったので、後でネット記事も加えて以下をまとめた)。
講演の趣旨はガンにならない予防医療とガンになった場合の治療が中心だった。
現在の日本は、西洋医学以外は(漢方の一部も含めて)代替医療という。国の方針は、ガン予防は自分でやれという事で、ガンにならないための予防医療制度はない。予防のためには保険は使えない。ガン治療は個別医療でないと効果がない。その人のガンを調べその人に対応する遺伝子を調べないと治療は出来ないという事である。現在日本には〈ガン治療ガイドライン〉というものがあって、医師たちはこのガイドラインに沿って治療をする。その標準治療は誰でも知っている、個別治療や病気の程度によって、外科手術・放射線治療・化学療法(抗ガン剤治療)と決められている。そしてこれら治療はガンになってからするもので、予防するのは治療の対象にならないし保険の対象にもならない。
先程のB医師もこのガイドラインを遵守しているので、予防としての免疫対策と聞いて文句を言ったのかと合点がいった。もっとネットで調べてみると、私の言った免疫療法どころではなく、本格的な「免疫細胞療法」と「遺伝子治療」というのがあった。
「免疫細胞療法」は、ガンの標準治療に次ぐ第4の治療法として期待されているというものである。
ガンは、免疫細胞が弱ってガンの細胞が増幅している状態なので、その免疫細胞を元気にしてガン細胞への攻撃力を復活させるという治療法です(その方法論は、小勉強会講師の所属される、赤坂腫瘍クリニックHPに詳しい)。
そして次の「遺伝子治療」ですが、標準治療の化学療法ではガン細胞のみでなく正常な細胞も傷つけて(副作用)しまうため苦痛を伴うのに対し、遺伝子治療は細胞のメカニズムに根本的に働きかける治療なので、正常細胞を傷つけることなく、壊れた細胞を修復する治療のため副作用がほとんどなく、通常生活をしながらガンの根本治療に取り組める。従来の抗ガン剤や放射線治療を続けながら遺伝子治療を加えることで、相互作用により高い効果を得ることが出来る(前述のHP参照)。
標準治療のガイドラインにこだわる医師会・厚労省と信頼できる根拠に基づいた医師たちの協働が出来ればもっと早く実務レベルでもガン対策は進むのにと思う。![]()
ささきまさのぶ ディレクトフォース会員(45)
(元全日空)